
DOLOR
Según Hernández (2011) es definido como un conjunto de síntomas y signos caracterizado por dolor intenso de tipo quemante, alodinia (estímulos habitualmente indoloros son dolorosos), hiperpatía, edema, lesiones trópicas, inestabilidad vasomotora. Se clasifica en dos tipos; el SDRC tipo I es aquella que se presenta no asociada a un trauma y se puede acompañar de algunas enfermedades como infarto del miocardio, infartos talámicos, vasculitis; es considerada como una enfermedad vascular. El SDRC tipo II está siempre asociado a lesión incompleta y traumática de un nervio periférico.
El diagnóstico es básicamente clínico, con la aparición de síntomas y signos asociados a las alteraciones autonómicas, motoras y sensoriales. El dolor es un síntoma común y precoz. (Fitzgerald. Kaufer. Malkani. Pag 2102. 2002)
SÍNDROME DOLOROSO REGIONAL COMPLEJO

CRITERIOS PARA DISGNOSTICAR EL SINDROME DE DOLOR COMPLEJO TIPO I Según la IASP
-
Existencia de un acontecimiento inicial nocivo o una causa de inmovilización
-
Dolor espontaneo o hiperalgesia desproporcionados con respecto a la lesión inicial y no se corresponde con el territorio de distribución de un nervio periférico.
-
Evidencia en algún momento del curso clínico de edema, cambio en el flujo sanguíneo cutáneo o actividad sudoromotora anómala en la región dolorosa
EPIDEMIOLOGÍA:
-
La prevalencia del SDRC oscila entre el 0,3 y el 3%.
-
La incidencia de 26,2 casos /100.000 habitantes.
-
En estados unidos se da una incidencia de 5,46 casos/100.000 habitantes/año y una prevalencia de 10,57casos/100.000 habitantes.
-
Predominio en sexo femenino 60-81% con un pico máximo entre la quinta y la séptima década de la vida.
-
No predisposición geográfica ni de raza.
-
La edad media de presentación se encuentra entre los 36-42 años. (Marquez, E. Ribera, M. Mesas, A. Et al. 2012)
-
El 20-35% de los pacientes presentarán grados de incapacidad. (Neira y Ortega, 2007)
-
El 20-30% de los pacientes recuperarán su grado funcionalidad previo al SDRC. (Neira y Ortega, 2007)
MANIFESTACIONES CLÍNICAS:
-
Dolor: es el síntoma cardinal, puede ser evocado o espontaneo, de tipo quemante o ardor, intenso (10/10), agravado por el frio. (Hernández, 2011).
-
Alodinia e hiperalgesia: presencia de mecanismos de sensibilización central y periférica coexistiendo en este síndrome, se puede acompañar de hipoestesias, parestesias, disestesias o hiporestesias. (Hernández, 2011)
-
Edema distal, que suele aparecer hasta en el 80% de los casos. Parece ser el resultado de la influencia de factor de crecimiento nervioso. Suele ser de aparición precoz, en forma de edema blando y congestivo. En fases avanzadas puede hacerse más duro y asociarse a limitación de la movilidad.
-
Cambios de la temperatura cutánea en la zona afectada: incremento en la labilidad vasomotora, hipertemia focal en fases agudas, hipotermia en zona comprometida en fase tardía.
-
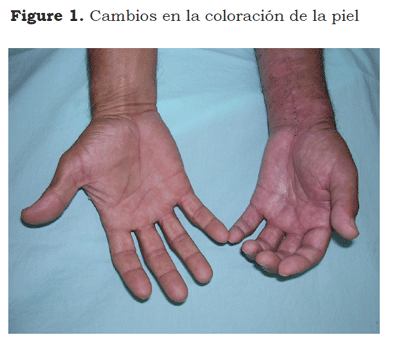
Cambios de coloración cutánea. Habitualmente en las primeras fases se suele observar una piel hiperémica, rojiza, pero posteriormente puede pasar a ser pálida o incluso presentar livideces en fases más crónicas, con cianosis distal, retardo en el llenado capilar distal.
-
Fenómenos sudomotores, como hiperhidrosis
-
Afectación del vello y de las uñas de la extremidad, que se hacen más fuertes y visibles.
-
Atrofia ósea, con osteoporosis
-
Alteraciones motoras: debilidad muscular, temblor esencial en la extremidad afectada, hipomotilidad, movimientos distónicos e incoordinación. (Marquez, E. Ribera, M. Mesas, A. Et al. 2012)

INTERVENCIÓN FISIOTERAPÉUTICA
-
Según Hernández (2006), es imprescindible en la rehabilitación movilizar activamente la extremidad afectada; esta debe aplicar de forma progresiva, prudente y perseverante, debe ser individualizada según la evolución clínica de cada paciente. La fisioterapia puede disminuir el dolor y mejorar la movilidad de la extremidad.
-
Las modalidades terapéuticas son variadas, incluye la desensibilización, la aplicación de frio o calor, el ultrasonido, la estimulación eléctrica transcutánea, manipulación pasiva y activa para aumentar el rango de movimiento, el entrenamiento aeróbico (natación y ejercicios en la piscina).
-
Desensibilización: ayuda a reducir la alodinia, mediante la aplicación de diferentes texturas en la piel y la aplicación paulatina de las mismas, lo que mejora la tolerancia a estos estímulos.
-
Drenaje linfático: mejorar el edema.
-
La estimulación eléctrica transcutánea (TENS): puede mejorar el dolor, aunque su uso no es recomendable en pacientes con hiperalgesia o alodinia severa. (Marquez, E. Ribera, M. Mesas, A. Et al. 2012)


"Síndrome de dolor regional complejo, previo tratamiento”(Marquez, E. Ribera, M. Mesas, A. Et al. 2012).
”Sindrome de dolor regional complejo tras fisioterapia” (Marquez, E. Ribera, M. Mesas, A. Et al. 2012).
"Esquema de la fisiopatología De SDRC” (Reflex Sympathetic Dystrophy Syndrome Association, 2004)
(Rodríguez, Ángel Isaza, 2011)
“Trastornos tróficos y autónomos del SDRC”(Ramos, 2010)